男性が不妊治療に参加することがわが子を授かる最大の近道となりえます。
なぜならWHO(世界保健機構)の発表によると不妊に男性が関係あるのは約半数とされています。
この状況から女性が中心の不妊治療は、妊娠するチャンスをなくしてる,もしくは難しくしている可能性があります。

間違った認識にとらわれないようにしよう
現在の男性不妊症に対する治療は、特に顕微受精を応用することにより発展しています。
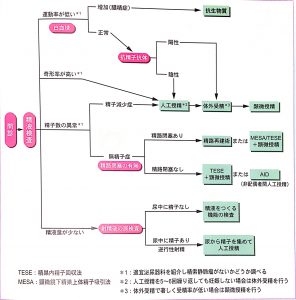
運動率が低い、奇形率が高い、精子数が少ない(乏精子症、精子無力症)
・精索静脈瘤手術
男性不妊患者の3割の方に精索静脈瘤が存在します。精巣の静脈の血流が逆流し、精索静脈瘤は陰嚢内の温度が上がる等のことから精巣の発育不全などを発症し精子形成に悪影響を与えるため精液所見の悪化がみられます。男性不妊の第一人者である石川智基先生によれば、術後の精液所見の改善率は平均57%報告されています。
精索静脈瘤は無精子症まで行くことはほとんどありません。ただ精液所見が悪い状態であることが多いので精子の質も悪いと予想できます。
その状態で顕微授精を行うことは顕微授精の成功率も下げてしまうことになりえます。精液所見が良くない方は積極的な検査と治療をお勧めします。
無精子症の治療法(以下の精子回収術と顕微受精を組み合わせる)
無精子症には閉塞性無精子症と非閉塞性無精子症に分けられます。
- 閉塞性無精子症
- 非閉塞性無精子症
閉塞性無精子症は精巣で精子をつくる能力はあるが、精路が詰まり、射出精液中に精子が認められない状態です。
しかし精巣には精子がいるため後述する精路再建術により自然妊娠が望める可能性がある他、精子回収術にて精細管や精巣上体や精管より精子回収が可能です。
非閉塞性無精子症は精巣で精子をつくる機能が低下して、射出精液中に精子が認められない状態です。
ただ精巣内の精細管の中で精子が見つかる場合があり、後述するMDーTESE<別名micro-TESE>(顕微鏡下精巣精子回収術)にて精子が回収できる可能性があります。
・精路再建術
精路に閉塞がある場合に、その部分を取り除き精路を再建します。以下の方法があります。
- 精管精管吻合術
(パイプカット術後や鼠径ヘルニア術後など、精管の閉塞が原因の無精子症) - 精管精巣上体吻合術
(精巣上体炎後等、精巣上体の閉塞が原因の無精子症) - 射精管解放術
(前立腺嚢胞等が原因で、射精管の閉塞が原因の無精子症)
ただ技術的に難しい手術なので、この手術ができる医師が多くいない現実があります。
・MESA(精巣上体精子回収術)
精巣上体から精子を回収する方法
・ReVSA(精管精子回収術)
精管から精子を回収する方法
・TESE<別名simple-TESE>(精巣精子回収術)
精巣から精巣組織をランダムに回収し、その中から精子を回収する方法
・MDーTESE<別名micro-TESE>(顕微鏡下精巣精子回収術)
顕微鏡を使って精巣から精子がつくられている精細管を見つけ出し精子を回収する方法
精液量が少ない(回収した精子を使って人工授精、体外受精、顕微受精を行う)
・逆行性射精射精時に尿道が閉塞を起こし、精液が膀胱に逆流してしまう状態です。実際には一部の精液が逆流する「不完全」逆行性射精と、全て逆流してしまう「完全」逆行性射精があります。約半数は投薬治療で改善します。
それでも精子が回収できない場合、排尿で空にした膀胱に培養液をいれて逆流した精子を導尿で回収し(尿中では精子の劣化が激しいので)、人工授精や体外受精、顕微授精を行います。
逆行した精子は質が落ちてしまう事も予想できますので、成果が上がらない場合は精巣から直接精子を回収して顕微授精への検討がされます。
現在の男性不妊治療の問題点
最近少しずつですが男性不妊の認知度も上がってきていますが今まで産婦人科医が基本となって日本の不妊治療を支えてきたので、圧倒的に男性不妊を担当する泌尿器科医が少ないのも実情です(全国で46人)。
また、不妊クリニックでは精子がとりあえず得られる場合は、精子を直接卵子に注入する顕微授精に頼りがちになることも問題だと言われています。
なぜならやはり精子も卵子と同じように「質」が大事な事がわかっているからです。
まとめ
男性不妊の原因の約90%が造精機能障害です。精子をつくり出す機能自体に問題があり、精子をうまくつくれない状態です。
そのような場合、多くの場合ストレスや、アルコール、喫煙、肥満、糖尿病などの生活週間や生活習慣病から派生する事が多いです。
今までは精子の数や運動率だけの評価だったものが、卵子と同じように「精子の質」という事が重要だということがわかってきています。
またその精子の質は精子所見に比例することもわかっています。つまり精子所見が悪いと精子の質も悪いという事です。
質の低い精子で顕微授精をしても妊娠率は低いでしょう。そうして顕微授精を繰り返すようになると、もちろんますます女性側の負担が増えるという事です。
不妊治療もそうですが、男性も積極的に妊娠しやすいカラダ作りをして精子の質を高めるという事が、顕微授精などの高度な生殖補助医療の成功率を上げ、パートナーの負担を減らすという認識の必要性が高まっています。
男性の不妊治療は女性の不妊治療と比べるとまだまだ認識が低いですよね。それなのに不妊に男性が関係あるのは約半数とビックリしました。男性の不妊治療や男性の妊活(妊娠しやすいカラダ作り)の認識が高まれば、女性が体外受精のために卵巣刺激や採卵といったような肉体的負担(もちろん金銭負担)をしなくても、妊娠の可能性がもっと高まるということですよね。男性の積極的な不妊への参加は、不妊治療のステップ「ダウン」を可能にするとの意見を聞いたことがあります。
男性にも妊娠しやすいカラダ作りを!
卵子と同じように精子の「質」が注目されています。基本的に多くの場合は生活習慣や喫煙、アルコール習慣や肥満などにより精子の数や奇形率、そして「質」も落ちていることを多く店頭で見受けられます。漢方の服用により男性は2~3か月で精子の検査所見が変わることも本当に多いです。また勃起不全(ED)や膣内射精障害(中折れ)のご相談も本当に多くなってきています。ぜひぜひご相談くださいませ。男性不妊専門医の紹介も行っております。